肥満が悪性腫瘍のリスクを高める理由――消化器がんから乳がんまで
健診で「メタボ」や「肥満傾向」を指摘されたとき、血圧や血糖値のことは気にしても、がんとの関係まで意識する方は多くありません。しかし内臓脂肪の蓄積は、大腸がん・肝臓がん・食道腺がんといった消化器のがんだけでなく、閉経後の乳がんリスクにも影響を及ぼすことがわかっています。
この記事では、内臓脂肪が発がんに関わる仕組みと、消化器がんおよび乳がんそれぞれのリスク、そして早期発見のために受けておきたい検査について解説します。
この記事のポイント
- 内臓脂肪が慢性炎症・インスリン抵抗性・エストロゲン過剰を通じて発がんを促す仕組み
- 肥満と関連が深い消化器がん(大腸がん・肝臓がん・食道腺がん)と乳がんの概要
- 閉経後の肥満と乳がんの関係、セルフチェックと検診の重要性
- 野々市中央院で受けられる内視鏡検査・腹部エコー・CT・マンモグラフィ・乳腺エコーの概要

内臓脂肪はなぜ「がんの土壌」になるのか
慢性炎症とアディポサイトカイン
内臓脂肪は単なるエネルギーの貯蔵庫ではなく、さまざまな生理活性物質を分泌する「臓器」のような働きをしています。脂肪細胞が過剰に蓄積すると、TNF-αやIL-6といった炎症性のアディポサイトカインが増え、体内で低レベルの炎症がくすぶり続ける状態になります。この慢性炎症は、細胞のDNAを傷つけたり、がん化した細胞の増殖を後押ししたりする要因として報告されています。
インスリン抵抗性と細胞増殖
肥満に伴ってインスリン抵抗性が高まると、血中のインスリン濃度が上昇します。インスリンやインスリン様成長因子(IGF-1)には細胞の増殖を促す作用があり、これが大腸の粘膜細胞などで腫瘍の発生・成長を助長する可能性が指摘されています。BMIが25以上の方や、健診で空腹時血糖・HbA1cの軽度上昇を指摘された方は、こうした経路のリスクにも注意が必要です。
エストロゲンへの影響――消化器がんと乳がんの接点
脂肪組織にはアロマターゼという酵素が含まれており、閉経後の女性ではこの酵素を介してエストロゲンの産生が増加します。卵巣からのエストロゲン分泌が止まったあとも、脂肪細胞からエストロゲンが作られ続けるため、内臓脂肪が多いほど体内のエストロゲン濃度が高い状態が維持されます。エストロゲンの過剰は乳がんや子宮体がんのリスク因子としてよく知られていますが、消化器領域でも大腸がんとの関連を示唆するデータがあります。つまり、内臓脂肪の蓄積は消化器がんと乳がんの両方にまたがるリスク因子といえます。
肥満がリスクを高める消化器がん
肥満と関連が報告されているがんは十数種類に及びますが、消化器内科の診療で特に注意すべきものを取り上げます。
大腸がん
大腸がんは日本人のがん罹患数で上位に位置する疾患です。WCRFの評価では、体脂肪の増加が大腸がんリスクを高めることについて強い根拠があるとされています。日本人を対象にした国立がん研究センターの評価でも「ほぼ確実」とされています。内臓脂肪の蓄積によって腸管粘膜に慢性炎症が起き、ポリープの発生やがん化が促進されると考えられています。大腸がんの多くはポリープの段階を経て進行するため、大腸カメラでポリープを早期に発見・切除することが予防に直結します。

肝臓がん
肥満や糖尿病を背景とした脂肪肝は、放置すると脂肪肝炎(MASH)へ進行し、さらに肝硬変を経て肝臓がんに至る可能性があります。国立がん研究センターの2024年改訂版では、肥満と肝がんの関連は「確実」と評価されています。かつて肝臓がんの主因はB型・C型肝炎ウイルスでしたが、ウイルス性肝炎の治療が進んだ現在、脂肪肝由来の肝がんが増加傾向にあります。健診で「脂肪肝」と指摘されたら、肝機能の数値だけでなく腹部エコーでの定期的な経過観察が重要です。
食道腺がん
内臓脂肪型肥満は腹圧を上昇させ、胃酸が食道に逆流しやすい状態をつくります。逆流が長期間続くと食道粘膜がバレット食道と呼ばれる状態に変化し、ここから食道腺がんが発生するリスクが高まります。日本では食道がんの多くは扁平上皮がんですが、欧米化した食生活と肥満の増加に伴い、食道腺がんへの注意も求められています。胸やけや呑酸が続く場合は、胃カメラでバレット食道の有無を確認しておくと安心です。
肥満と乳がん――閉経後のリスクに要注意
なぜ閉経後の肥満が乳がんリスクを高めるのか
乳がんの発生にはエストロゲンが深く関わっています。閉経前は卵巣からエストロゲンが分泌されていますが、閉経後はその供給が止まります。しかし脂肪組織にはアロマターゼが存在し、閉経後もエストロゲンを産生し続けます。内臓脂肪や皮下脂肪が多いほどこの産生量が増えるため、閉経後に肥満であるほど乳腺がエストロゲンにさらされる時間と量が多くなり、乳がんの発症リスクが上昇すると考えられています。
IARCの報告やWCRFの評価では、閉経後の肥満と乳がんリスクの関連は「確実(convincing)」とされています。メタ解析では、BMIが5上がるごとに閉経後乳がんのリスクが約12%増加するというデータも報告されています。
乳がんの早期発見が大切な理由
乳がんは日本人女性のがん罹患数で最も多いがんです。一方で、早期に発見されれば他のがんと比べて予後が良好な疾患でもあります。がん情報サービスの統計では、女性乳がん全体の5年相対生存率は92.3%と報告されており、早期であるほど治療成績は良い傾向にあります。乳管や乳腺小葉にがん細胞がとどまっている非浸潤がんの段階で見つかれば、適切な治療によって良好な経過が期待できます。しかし進行してリンパ節や他臓器に転移するとその後の治療選択肢は限られてきます。定期的な検診とセルフチェックで、できるだけ小さい段階で見つけることが重要です。
セルフチェックで気づけるサイン
乳がんの多くはしこりをきっかけに発見されます。入浴時や就寝前などに、指の腹で乳房全体を「の」の字を描くように触れて確認する習慣をつけることが早期発見の第一歩です。しこり以外にも、乳房の皮膚のくぼみやひきつれ、左右の形の変化、乳頭からの分泌物(とくに血液まじり)、乳頭のただれなどがあれば、早めに乳腺外来を受診してください。
セルフチェックの具体的な方法は、当院の乳がんセルフチェックのページでも紹介しています。
乳がんのリスクが高い方
肥満(特に閉経後の肥満)のほかにも、乳がんになった血縁者がいる方、出産経験がない方、初潮が早い・閉経が遅い方、長期間ホルモン補充療法を受けている方、飲酒量が多い方などはリスクが高いとされています。こうしたリスク因子が複数当てはまる方は、公的検診に加えて自費での乳がん検診も含め、受診計画を医師と相談しておくことをお勧めします。
肥満や健診結果が気になる方、乳がん検診のご相談も含めて、まず診察でどの検査が必要かを確認できます。
健診の数値から考える受診のタイミング
BMIと腹囲――肥満とメタボの違い
BMI 25以上は日本肥満学会の基準で「肥満」に該当し、内臓脂肪蓄積のリスクを示す目安です。一方、メタボリックシンドロームの診断はBMIではなく腹囲が基準となります。腹囲が男性85cm以上・女性90cm以上であることが必須条件で、そのうえで血圧・血糖・脂質のうち2項目以上が基準を超えている場合にメタボリックシンドロームと診断されます。肥満であっても腹囲基準を満たさなければメタボとは診断されませんが、BMI 25以上の段階で消化器がんや乳がんのリスクには目を向けておく必要があります。
肝機能の数値
日本肝臓学会の「奈良宣言2023」では、男女共通でALTが30 U/Lを超えた場合に、まずかかりつけ医等への相談を勧めています。脂肪肝の背景があるなら、腹部エコーやFIB-4 indexによる線維化リスクの評価を受けておくと、肝臓がんへの進行を防ぐ手がかりになります。
便潜血陽性と大腸がん検診
40歳以上では年1回の便潜血検査が公的に勧められており、陽性になった場合は大腸カメラによる精密検査が必要です。便潜血陽性のほか、血便、貧血、便通の変化、大腸がんの家族歴などがある場合にも、大腸カメラの実施が検討されます。肥満がある方は大腸ポリープの発生率が高くなる傾向があるため、リスク因子が重なっている場合はとくに受診を先延ばしにしないことが大切です。
乳がん検診の目安
日本の対策型乳がん検診では、40歳以上の女性に対して2年に1回のマンモグラフィが推奨されています。当院は金沢市・野々市市・白山市の自治体乳がん検診に対応しており、自費での乳がん検診も年間を通して受けられます。30歳代の方やリスク因子(家族歴、閉経後の肥満など)をお持ちの方は、症状やリスクに応じて自費検診を含めた受診時期を医師と相談してください。検診の詳しい費用や対象条件は乳がん検診のページをご確認ください。
野々市中央院で受けられる検査
大腸カメラ・胃カメラ
当院では消化器内視鏡専門医が胃カメラ・大腸カメラを行っています。鎮静剤を使用してうとうとした状態で受けられるため、検査への不安が強い方や初めての方でも負担を抑えられます。大腸カメラではポリープが見つかればその場で切除できる場合があり、がんへの進行を未然に防ぐことにつながります。女性医師による内視鏡検査にも対応しています。

腹部エコーとCT
脂肪肝の評価には腹部エコーが第一選択です。お腹にゼリーを塗ってプローブを当てるだけで、放射線被ばくもなく10〜15分程度で終わります。エコーで腫瘍が疑われた場合や、肝硬変の評価が必要な場合には院内CTで追加精査が可能です。当院ではフィブロスキャン(肝臓の硬さを測る検査)にも対応しており、肝線維化の評価をより精密に行えます。
マンモグラフィと乳腺エコー
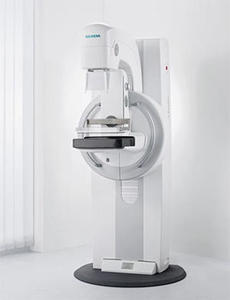
当院ではシーメンス社のデジタルマンモグラフィ装置「MAMMOMAT Fusion」を導入しています。高画質と低被ばくを両立した機種で、撮影時の圧迫圧を最適化する機能も搭載されており、検査時の負担軽減に配慮されています。撮影は女性技師が担当します。
乳腺エコーは、マンモグラフィでは評価しにくい乳腺密度の高い乳房の方にも適しており、痛みはほとんどありません。授乳中や妊娠中の方でも受けられます。検査は女性医師が担当し、乳腺外来では日本乳癌学会乳腺認定医の資格を持つ女性医師(中村佳世医師)が診察・検査を行っています。診察から検査の介助まですべて女性スタッフが対応し、待合室も内科外来とは別区画に設けているため、安心して受診いただけます。

肥満と発がんリスクを下げるために
体重管理の目安
体重の7〜10%を減らすことで脂肪肝の改善が期待できるという報告があります。急激なダイエットは筋肉量の低下やリバウンドを招きやすいため、3〜6か月かけて段階的に取り組むほうが効果的です。閉経後の女性にとっては、体重を適正範囲に近づけることが乳がんリスクの低減にもつながるとされています。
食事と運動の見直し
赤身肉や加工肉の過剰摂取は大腸がんのリスク因子として報告されています。野菜・果物・食物繊維を意識して増やし、有酸素運動を週150分以上継続することが、内臓脂肪の減少と大腸がんリスクの低減に寄与するとされています。飲酒量を減らすことも乳がんのリスク低減に関係があると報告されています。日常的にまとまった運動時間がとれない方は、通勤で一駅分歩く、エレベーターを階段に替えるといった工夫から始めるのも有効です。
検査の種類と間隔は個別に判断する
肥満があるからといって、すぐにがんになるわけではありません。ただし、内臓脂肪の蓄積が長期間にわたると各臓器への負担は確実に積み重なります。BMI 25以上の方、メタボリックシンドロームに該当する方、脂肪肝を指摘された方は、健診結果や症状の有無を踏まえて、消化器の検査(大腸カメラ、胃カメラ、腹部エコー)と乳がん検診(マンモグラフィ、乳腺エコー)の両面から必要な検査の種類と間隔を医師と相談して決めることが大切です。
よくある質問
- Q. BMIが25を少し超えている程度でもがんリスクは上がりますか?
- A. BMI 25以上で大腸がんや閉経後乳がんなどのリスク上昇が報告されていますが、リスクはBMIだけで決まるものではありません。腹囲、血糖値、脂質、運動習慣、家族歴なども含めて総合的に評価します。まずは健診結果を持って受診いただければ、消化器と乳腺それぞれで必要な検査を一緒に検討できます。
- Q. 脂肪肝を指摘されましたが症状がありません。検査は必要ですか?
- A. 肝臓は「沈黙の臓器」と呼ばれ、かなり進行するまで症状が出にくい臓器です。脂肪肝の段階であれば生活習慣の改善で回復が見込めますが、放置すると肝炎・肝硬変・肝がんへ進行する可能性があります。症状がなくても採血と腹部エコーで現状を確認しておくことをお勧めします。
- Q. 閉経後に体重が増えました。乳がんの検査は何を受ければよいですか?
- A. まずマンモグラフィを受けていただくのが基本です。乳腺密度が高い方や、より詳しく評価したい場合は乳腺エコーを組み合わせることもできます。当院では日本乳癌学会乳腺認定医の女性医師が診察・検査を行っており、自治体検診のマンモグラフィに自費で乳腺エコーを追加することも可能です。
- Q. 乳がん検診は何歳から受けるべきですか?
- A. 日本の対策型乳がん検診は40歳以上が対象で、2年に1回のマンモグラフィが推奨されています。家族歴や閉経後の肥満などリスク因子がある方は、40歳未満でも自費検診を含めた受診時期を医師と相談することを検討してください。セルフチェックは年齢にかかわらず日常的に行うことが望ましいです。
- Q. 大腸カメラは痛くないですか?初めてで不安です。
- A. 当院では鎮静剤を使用して、うとうとした状態で検査を受けていただけます。目が覚めたら検査が終わっていたとおっしゃる方も多く、初めての方でも比較的安心して受けられます。女性医師による内視鏡検査も可能ですので、ご希望の際はご予約時にお申し付けください。
- Q. 減量すれば発がんリスクは下がりますか?
- A. 体重を適正範囲に近づけることで、インスリン抵抗性や慢性炎症が改善し、発がんリスクの低減が期待できます。脂肪肝については体重の7〜10%の減量で改善が報告されており、閉経後乳がんについても体重管理がリスク低減に寄与するとされています。急激な減量は逆効果になることもあるため、医師や管理栄養士と相談しながら進めることをお勧めします。
まとめ
内臓脂肪の蓄積は、慢性炎症・インスリン抵抗性・エストロゲン過剰という複数の経路を通じて、大腸がん・肝臓がん・食道腺がん、そして閉経後の乳がんのリスクを高めます。健診で「肥満傾向」「脂肪肝」「メタボ」を指摘された方は、血圧や血糖の管理に加えて、消化器がんの検査と乳がん検診の両方に目を向けてください。
大腸カメラや腹部エコーは消化器がんの芽を見つける有効な手段ですし、マンモグラフィと乳腺エコーは乳がんの早期発見に欠かせない検査です。野々市中央院では消化器と乳腺の検査をひとつのクリニックで受けることができます。肥満の改善に取り組みながら、自分のリスクに合った検査計画を医師と一緒に立てておくことが、将来の安心につながります。
参考文献
- Lauby-Secretan B, et al. "Body Fatness and Cancer — Viewpoint of the IARC Working Group." N Engl J Med. 2016;375(8):794-798. https://pubmed.ncbi.nlm.nih.gov/27557308/
- World Cancer Research Fund / American Institute for Cancer Research. "Body fatness and weight gain and the risk of cancer." Continuous Update Project Expert Report 2018. https://www.wcrf.org/wp-content/uploads/2024/10/Body-fatness-and-weight-gain_0.pdf
- 国立がん研究センター 社会と健康研究センター「がん予防法の提示 2024年8月19日改訂版」 https://epi.ncc.go.jp/can_prev/93/9507.html
- 日本肝臓学会「奈良宣言2023」特設サイト https://www.jsh.or.jp/medical/nara_sengen/
- Rinella ME, et al. "AASLD Practice Guidance on the clinical assessment and management of nonalcoholic fatty liver disease." Hepatology. 2023;77(5):1797-1835. https://pubmed.ncbi.nlm.nih.gov/36727674/
- Rinella ME, Lazarus JV, Ratziu V, et al. "A multisociety Delphi consensus statement on new fatty liver disease nomenclature." J Hepatol. 2023;79(6):1542-1556. https://pubmed.ncbi.nlm.nih.gov/37364790/
- 国立がん研究センター がん情報サービス「乳がん検診について」 https://ganjoho.jp/public/pre_scr/screening/breast.html
- 国立がん研究センター がん情報サービス「乳房[国立がん統計]」 https://ganjoho.jp/reg_stat/statistics/stat/cancer/14_breast.html
- 国立がん研究センター がん情報サービス「乳がん」 https://ganjoho.jp/public/cancer/breast/print.html
当院で相談する目安
BMI 25以上やメタボリックシンドロームを指摘された方、健診で脂肪肝や肝機能異常(ALT 30 U/L超)を指摘された方、便潜血陽性で精密検査がまだの方、血便や便通変化が続いている方は、消化器内科で検査を検討する目安です。また、閉経後に体重が増えた方、乳房にしこりや変化を感じた方、乳がん検診を受けていない方は、乳腺外来の受診もあわせてご検討ください。野々市中央院では消化器内科と乳腺科を同じ施設で受診でき、駐車場も完備しているため、ご家族での来院にも対応しやすい環境です。
消化器がんの検査も乳がん検診も、ひとつのクリニックで相談できます
初めての方もお気軽にどうぞ。鎮静剤を使った内視鏡検査、女性医師による乳腺外来にも対応しています。
本記事は一般的な情報提供を目的としたものです。症状や検査の要否については、医師にご相談ください。